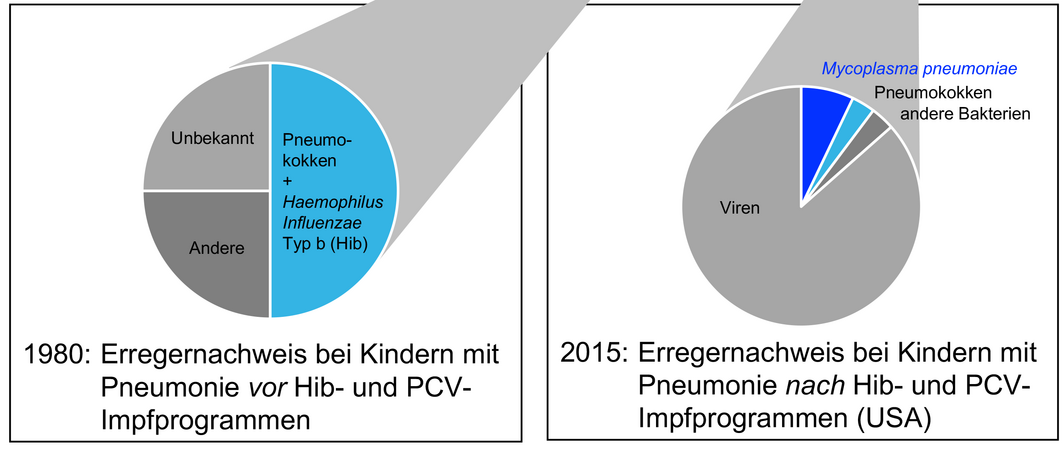
Jedes Jahr Mitte November rufen das ECDC und die WHO zu einem bewussteren Einsatz von Antibiotika auf und informieren über die wachsende Bedrohung durch Antibiotika-Resistenzen. Auch das Universitätsklinikum Halle möchte durch verschiedene Aktionen zur Antibiotika-Woche für ein erhöhtes Bewusstsein im Umgang mit Antibiotika sensibilisieren.
GEMEINSAM wissen.
- 1928 entdeckte der britische Mediziner Alexander Fleming durch Zufall das erste Antibiotikum Penicillin.
- Wirkung: Antibiotika töten Bakterien ab und verhindern ihre Vermehrung.
- Antibiotika wirken nicht gegen Viren!
- Gegen 9 von Erkältung helfen keine Antibiotika, weil sie von Viren ausgelöst werden.
- 339 Tonnen Antibiotika wurden 2019 in Deutschland verbraucht. 85 % davon im ambulanten Bereich.
- 30 % der verordneten Antibiotika sind unnötig.
- Antibiotika-Resistenz ist die Fähigkeit von Bakterien, die Wirkung von Antibiotika zu vermindern oder sogar zu verhindern
- Reserve-Antibiotika sind die letzte Therapieoption bei multiresistenten Bakterien. Sie werden außerdem bei schweren Infektionen eingesetzt.
Was muss ich zu Antibiotika-Resistenzen wissen?
- Fähigkeit von Bakterien, die Wirkung von Antibiotika zu vermindern oder sogar zu unterbinden.
- Zählen zu den größten Bedrohungen für die globale Gesundheit.
- Entstehung begünstigt durch unsachgemäßen oder zu häufigen Gebrauch von Antibiotika.
Wie entstehen Antibiotika-Resistenzen?
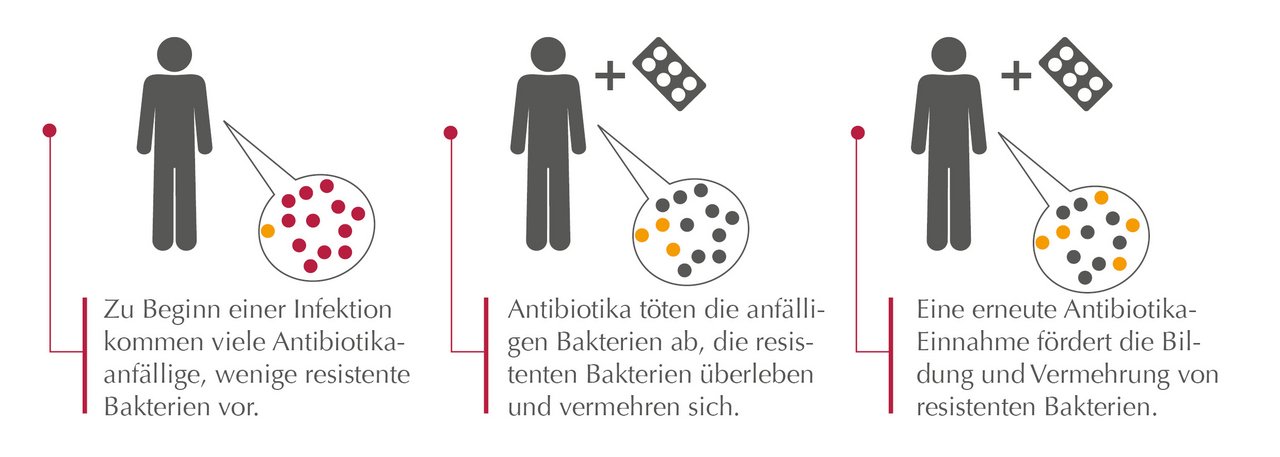
Bakterien passen sich permanent an Veränderungen in ihrer Umgebung an. Manche dieser Anpassungen lassen Bakterien unempfindlich (resistent) gegenüber Antibiotika werden:
- Zu Beginn einer Infektion kommen viele Antibiotika-anfällige, wenige resistente Bakterien vor.
- Antibiotika töten die anfälligen Bakterien ab, die resistenten Bakterien überleben und vermehren sich.
Jede erneute Antibiotika-Einnahme fördert die Bildung und Vermehrung von resistenten Bakterien, da nur diese unter diesen Bedingungen überleben und wachsen können.
Antibiotika-Resistenzen in Zahlen
- 54.500 Menschen erkranken pro Jahr in Deutschland an Infektionen mit antibiotika-resistenten Bakterien.
- 2.400 Todesfälle pro Jahr in Deutschland in Folge von Infektionen mit antibiotika-resistenten Bakterien.
- 19 % der Todesfälle sind auf Antibiotika-Resistenzen gegen Reserve-Antibiotika zurückzuführen.
Was muss ich zu Antibiotika-Einsatz in der Tierhaltung wissen?
- Problem: Hoher Antibiotika-Verbrauch in der deutschen Massentierhaltung.
- Einsatz von Reserveantibiotika aus der Humanmedizin.
- Hoher Antibiotika-Verbrauch in der Tiermedizin fördert Entwicklung antibiotika-resistenter Bakterien.
- Antibiotika-resistente Bakterien werden im lebenden Tier und im Fleisch nachgewiesen.
- Resistenzen können zwischen Mensch und Tier übertragen werden.
Wichtige Zahlen zum Antibiotika-Einsatz in der Tierhaltung
- 601 Tonnen Antibiotika wurden 2021 in der Tierhaltung verbraucht.
- 95 % der Geflügelmastbetriebe setzen Antibiotika ein.
- 40 % der verwendeten Antibiotika in der Geflügelhaltung sind Reserve-Antibiotika.
- 50 % des Geflügelfleischs ist mit Antibiotika-resistenten Bakterien besetzt.
- Jede 3. belastete Geflügelprobe zeigt Resistenzen gegen Reserve-Antibiotika.
Was kann ich gegen die Folgen tun?
- Fleischkonsum reduzieren
- Fleisch aus ökologischer Tierhaltung kaufen
- Lebensmittelhygiene beachten

...oder klicke hier.
GEMEINSAM handeln.
- Antibiotika nur nach Rücksprache mit Ärzt:in einnehmen.
- Antibiotika nicht mit anderen teilen.
- Nicht eingenommenes Antibiotika über Apotheken, Schadstoffmobil oder Schadstoffannahmestellen entsorgen und nicht über den Hausmüll oder die Toilette.
- Antibiotika so lange einnehmen, wie es verordnet ist.
- Regelmäßiges Händewaschen hilft gegen die Verbreitung von resistenten Bakterien.
- Impfempfehlungen der Ständigen Impfkommission folgen
- Nicht bei jeder Infektion ist Antibiotika notwendig: Bei Erkältungen helfen Ausruhen, ausreichend Trinken und Geduld.
Ca. 65 % der Infektionen mit Antibiotika-resistenten Bakterien entstehen in Einrichtungen des Gesundheitssystems.
Deswegen:
- Expert:innen der Infektiologie, der Apotheke, für Hygiene und Mikrobiologie überwachen, unterstützen und bilden fort!
- Erfahrene Laborteams liefern korrekte Diagnosen, die eine optimale Antibiotika-Therapie ermöglichen.
- Netzwerke unterstützen den Erfahrungsaustausch und die Gründung von Forschungsprojekten zur Verbesserung der Versorgung.
- Engagierte Reinigungsteams verhindern durch ihre Arbeit das schnelle Ausbreiten resistenter Keime.
Antibiotika bei Kindern: Wann sie helfen, was zu beachten ist.

Bei kaum einem anderen Medikament gehen Elternmeinungen so auseinander: Die einen würden ihrem Kind am liebsten bei jedem fiebrigen Infekt ein Antibiotikum geben, die anderen stehen einer Antibiotikatherapie äußerst skeptisch gegenüber. Sie fürchten Nebenwirkungen für ihr Kind und haben Sorge wegen der zunehmenden Resistenzen gegen Antibiotika.
Wann Antibiotika bei Kindern notwendig sind und was Sie bei der Gabe beachten sollten, erklären wir hier:
GEMEINSAM STARK - Gesund aufwachsen, stark bleiben!
Ansteckende Krankheiten werden durch kleinste Lebewesen ausgelöst. Das können Bakterien, Viren oder Pilze sein.
Antibiotika wirken nur, wenn diese Erkrankungen durch Bakterien verursacht sind. Aber auch dann sind Antibiotika nicht immer erforderlich. Die meisten Infektionen haben die Tendenz zur Selbstheilung und benötigen nur unterstützende Maßnahmen, wie z.B. Fiebersenkung.
Außerdem hat der kindliche Körper eine ganze Reihe von Abwehrmöglichkeiten gegen Krankheitserreger. Auch die in Deutschland empfohlenen Impfungen helfen dem Körper, sich vor bakteriellen und viralen Infektionen zu schützen. Fieberhafte Krankheiten bei Kindern werden häufig durch Viren ausgelöst, welche keine antibiotische Therapie erfordern. Dazu gehören vor allem Erkrankungen der Atemwege mit Husten, Schnupfen, Luftnot, Ohrenschmerzen oder Halsschmerzen. Deshalb müssen nicht immer Antibiotika gegeben werden. Wann diese notwendig sind, entscheidet Ihr Arzt oder Ihre Ärztin sehr sorgfältig auf der Grundlage aktueller wissenschaftlicher Erkenntnisse.
Hohes Fieber bedeutet somit nicht automatisch, dass ein Antibiotikum gegeben werden muss. Wenn sich das Fieber aber nicht senken lässt oder anhält, muss ein Arzt oder eine Ärztin aufgesucht werden. Erkrankungen wie zum Beispiel eine Harnwegsinfektion mit Bakterien im Urin oder Infektionen im Neugeborenenalter (die ersten ein bis drei Lebensmonate) erfordern häufiger ein Antibiotikum.
Die Ärzt:innen prüfen bei der Untersuchung immer, ob bei einer Erkrankung Risikofaktoren vorliegen. Häufig geben die körperliche Untersuchung und die Krankheitsgeschichte bereits erste Hinweise. Weitere Untersuchungen können den Ärzt:innen bei der Einschätzung helfen, ob die Infektion durch Bakterien verursacht wird oder nicht. Das sind zum Beispiel Rachenabstriche oder eine Blutprobe. Wenn die Ärzt:innen "Abwarten für zwei bis drei Tage" empfehlen, dann ist das in der Regel gerechtfertigt und normal. Dies sollte Sie nicht beunruhigen. Ein Antibiotikum "zur Sicherheit" zu verschreiben, ist häufig unnötig und sollte vermieden werden.
Wenn der/die behandelnde Ärzt:in den Verdacht auf eine durch Bakterien verursachte Erkrankung hat und eine antibiotische Therapie notwendig ist, wählt er/sie ein passendes Antibiotikum aus. Das Antibiotikum sollte die in Frage kommenden Krankheitserreger abdecken. Welche das sind, hängt vor allem vom Ort der Infektion und auch vom Alter des betroffenen Kindes ab. Dabei sollte das Antibiotikum so "schmal" wie möglich gewählt werden. Im besten Fall wirkt es nur gegen die möglichen krankheitsauslösenden Bakterien. Diese Antibiotika werden Schmalspektrumantibiotika genannt. Beispielsweise wird eine bakterielle Gaumenmandelentzündung oder ein Scharlach mit dem schmal wirksamen Penicillin behandelt. Ein zu "breites" Antibiotikum (Breitbandantibiotika) wirkt gegen eine Vielzahl von Bakterien. Damit hilft es zwar auch gegen die vermuteten Krankheitsauslöser. Es kann aber die normale Bakterienflora (vor allem im Darm) unnötig schädigen und zur Entwicklung von resistenten Bakterien führen. Bei einigen Infektionen mit bestimmten Erregern konnte eine bessere, da gezieltere Wirksamkeit der "schmalen" Antibiotika im Vergleich zu Breitbandantibiotika gezeigt werden. Breitbandantibiotika werden benötigt, wenn ein schwer krankes, krankenhauspflichtiges Kind anfänglich ohne bekannten Infektionsort behandelt wird. Eine Umstellung auf eine schmale (gezielte) Therapie erfolgt in Abhängigkeit der Untersuchungsergebnisse.
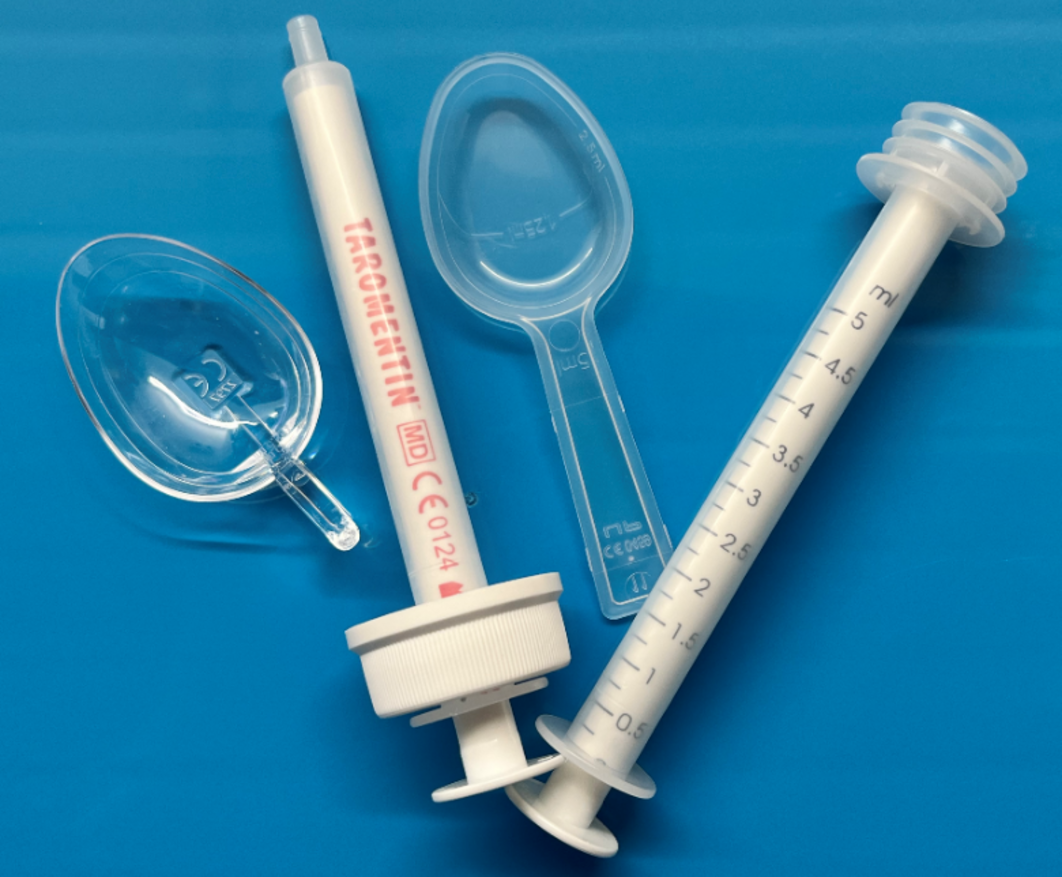
Wenn ein Antibiotikum notwendig ist, sollte es in korrekter Dosis verabreicht werden. Nur so ist ein optimaler Therapieerfolg mit möglichst geringen Nebenwirkungen möglich. Unterdosierung kann zu einer unzureichenden Wirkung führen. Überdosierung führt womöglich zu unnötigen Nebenwirkungen. Eine Einheitsdosis wie bei Erwachsenen ist für Kinder nicht möglich. Die Dosis unterscheidet sich nach Alter und Körpergewicht. Ein Antibiotikum wird in Abhängigkeit vom Patientenalter sehr unterschiedlich gut aufgenommen, verstoffwechselt und ausgeschieden. Auch das Körpergewicht spielt eine große Rolle für die Festlegung der Dosis. Daher berechnet Ihr/e Ärzt:in oder Apotheker:in die erforderliche Menge nach Alter und Gewicht.
Nicht nur bei der Verordnung ist große Sorgfalt geboten. Auch beim Anmischen und Verabreichen der Antibiotikasäfte gibt es potentielle Fehlerquellen. So hat eine französische Studie1 Eltern zur Verabreichung von Antibiotika befragt. Dabei fand man heraus, dass nur in ca. 50 % der Fälle die Säfte korrekt angemischt wurden, was zu Über- oder Unterdosierungen führen kann. Ca. 80 % der Eltern haben das dringend empfohlene Schütteln der Flasche vor der Entnahme der Dosis vergessen. Bei der Verwendung eines Dosierlöffels im Vergleich zu Dosierpipetten war das Risiko für eine ungenaue Dosierung um den Faktor 12 erhöht. Was sollten Sie also tun? Sie können sich beim Anmischen der Säfte durch die Apotheke unterstützen und sich zur Handhabung der Dosierhilfe beraten lassen. Und natürlich: Das Schütteln der Antibiotikaflasche nicht vergessen! (1 doi:10.1136/archdischild-2015-309426)

Nein! Packungsgrößen sind Standardgrößen und sollten nicht zur Orientierung für die bestmögliche Therapiedauer dienen. Im besten Fall sollte das Antibiotikum nur so lange eingenommen werden, wie es unbedingt notwendig ist. Die Entscheidung zur Therapiedauer sollte von Ihrer/m Ärzt:in getroffen werden. Manchmal kann ein gutes Therapieansprechen eine kürzere Therapiedauer bedingen. Die vor Jahren postulierte Meinung, ein zu frühes Absetzen des Antibiotikum fördere die Entwicklung von resistenten Bakterien, wurde durch aktuelle Untersuchungen widerlegt. Im Gegenteil erhöht eine zu lange Therapiedauer das Risiko der Ausbildung resistenter Bakterienstämme. Zahlreiche Untersuchungen zu verschiedenen Erkrankungen konnten zeigen, dass eine kürzere Therapiedauer mit gleichzeitig erwartbar geringeren Nebenwirkungen durchaus gleiche Heilungsraten erzielen kann. Dies spiegelt sich in aktuellen Leitlinien mit Empfehlungen zur kürzeren Therapiedauer wider. Manchmal kommt es vor, dass nach Therapiestart Untersuchungsergebnisse eingehen, die gegen eine bakteriell bedingte Infektion sprechen. In diesen Fällen ist das Abbrechen der antibiotischen Therapie ein guter und wichtiger Schritt.
Ein Hautausschlag tritt oft bei akuten Infektionen auf. Häufig sind dafür auch Viren verantwortlich. Der Ausschlag ist dabei nur in seltenen Fällen Ausdruck einer Allergie. Sehr typisch tritt dieser in Form eines durch Aminopenicilline (Ampicillin oder Amoxicillin) ausgelösten Arzneimittelexanthems auf. Dabei treten etwa zwei bis drei Tage nach Start des Antibiotikums mehrere rote Flecken auf. Viele Eltern sind dann verunsichert. Besteht vielleicht eine Allergie gegen das Medikament? Im Großteil der Fälle lautet die Antwort "Nein".
In der Bevölkerung geben ca. 10% der Menschen an, eine "Penicilllin-Allergie" zu haben. Eine echte Allergie gegen Antibiotika liegt allerdings nur sehr selten vor. So konnte in Studien bei Kindern mit Verdacht auf eine Allergie dieser Verdacht nur bei 1 % bestätigt werden. Penicilline sind bei einer Vielzahl von bakteriellen Infektionserkrankungen Mittel der Wahl. Die Konsequenz für die Betroffenen ist, dass banale, aber auch schwerere Infektionen mit Breitbandantibiotika behandelt werden müssen. Damit verbunden tragen sie dann ein entsprechend höheres Risiko für eine Resistenzentwicklung und Nebenwirkungen. Das Label "Penicillin-Allergie" geht mittlerweile mit einer kürzeren Lebensdauer einher.
Da echte allergische Reaktionen neben Hautausschlägen auch schwerwiegende Symptome, wie z.B. Luftnot oder Kreislaufprobleme hervorrufen können, sollte der Verdacht auf eine Allergie sorgfältig abgeklärt werden. Jedem Verdacht auf eine Überempfindlichkeit sollte mit dem Ziel der Bestätigung oder des Ausschlusses konsequent nachgegangen werden. Hierfür sprechen Sie in erster Linie mit Ihrem/r Kinderärzt:in über eine genaue Abklärung. Bei fortbestehendem Verdacht sollte eine Vorstellung bei Allergolog:innen (oft Hautärzt:innen) erfolgen. Nur wenn sich der Verdacht bestätigt, sollte ein Allergiepass ausgestellt werden.
Nicht nur die Entwicklung von resistenten Bakterien ist ein Problem. Die Gesamtheit der Bakterien im Darm, auch Bakterienflora oder Mikrobiom genannt, interagiert mit unserem Körper und dessen Funktionen. Forschungsergebnisse der letzten Jahre deuten unter anderem darauf hin, dass es für die Ausbildung eines gesunden Immunsystems wichtig ist. Zudem scheint die Zusammensetzung des Mikrobioms Einfluss darauf zu haben, ob wir dick oder dünn sind. Antibiotika wirken leider nicht nur auf die Bakterien, die bekämpft werden sollen, sondern auch auf die Bakterien in unserem Mikrobiom. Dabei sind "breit" gewählte Antibiotika häufig schädlicher als "schmale" Antibiotika.
Langzeitstudien deuten darauf hin, dass der frühe Einsatz von Antibiotika das Risiko für die Entwicklung von Autoimmunerkrankungen wie z.B. Asthma und chronisch entzündliche Darmerkrankungen, aber auch von Adipositas erhöht. Die Bakterienflora benötigt oft lange (Monate bis Jahre), um sich von Antibiotikatherapien zu erholen.
Fazit: Antibiotika können, richtig und sorgfältig eingesetzt, körperliche Schäden vermeiden und sogar Leben retten. Ein zu breiter Einsatz erhöht allerdings das Risiko für kurz- und langfristige Nebenwirkungen.